花粉症やアレルギーについて
多くの日本人を悩ませる花粉症。くしゃみ、鼻水、目のかゆみは、日常生活に大きな支障を来す辛い症状です。
しかし今、花粉症の治療は大きく進歩しており、根本的な改善をめざせる治療法も登場しています。
ここでは、花粉症の基本的な知識から最新の治療法、日常生活で実践できる対策をご紹介します。
日本人の多くが悩む花粉症
花粉症は今、「国民病」と呼ばれるほど多くの日本人を悩ませています。全国の耳鼻咽喉科とその家族を対象とした調査によると、1998年のスギ花粉症の有病率は16.2%(花粉症全体では19.6%)でしたが、2019年には38.8%(42.5%)と、わずか20年で2倍以上に増加しています1)。
さらに注目すべきは、低年齢化が進んでいることです。かつては成人の病気と考えられていたスギ花粉症ですが、現在では5~9歳の子どもの30.1%、10~19歳では49.5%が発症しているという報告もあります1)。

なぜ花粉症は増えているの?
花粉症患者がここまで急増している背景には、複数の要因が関連していると考えられます。
最大の要因は、戦後の大規模なスギの植林です。戦後の復興期においては、資材や燃料用として森林がつぎつぎと伐採されていきました。それにより、全国にはげ山が広がり、水害や山地崩壊などの甚大な災害が発生しました2)。また、住宅建築に伴う用材の需要が高まったこともあり、成長が早く加工しやすいスギが好んで植えられていきました2)。
スギは、植林後25年から30年経つと多くの雄花をつけ、大量に花粉を飛散させると言われています。つまり戦後復興期から1970年代頃にかけて植えられた大量のスギが成熟期を迎え、21世紀に突入して大量の花粉を飛散させるようになったというわけです。
「日本中のスギを伐採すれば良いのでは?」という声が聞こえてきそうですが、伐採の影響による災害を防ぐためには花粉の少ない苗木を植えるなど、壮大な植林計画が必要となります。伐採した木材の有効な利用方法も考えなくてはなりません。
このように、花粉の発生源についての解決にはしばらくかかりそうな状況の中、花粉の大量飛散は今後も続くと予想されます。
ポイント👉
日本には現在、約441万のスギ人工林が存在しています(令和4年3月31日現在)2)。
どれくらいの広さか見当もつけにくいですが、(よくある)東京ドーム3)に換算した場合、約94.3万個分の面積に相当します。
生活環境や気候の変化も関係
生活環境の変化も大きく影響しています。昔の風通しのよい木造家屋に比べ、現代の住居は高気密化の工夫がなされていることでダニやハウスダストが溜まりやすくなり、アレルギー体質になる環境が整ってしまいました。また、食生活の欧米化により高たんぱく・高脂肪の食事が増えたことも、花粉症をはじめとするアレルギー疾患の増加に関連していると考えられています。さらには、大気汚染物質が花粉症の発症を促進することも指摘されており、都市部で花粉症患者が多い状況を説明できます。
近年の気候変動の影響も無視できません。地球温暖化により花粉の飛散開始時期が早まれば、おのずと飛散期間も長期化するでしょう。また、気温上昇により花粉の生産量自体も増加することが予測されており、今後も花粉症患者の増加は止められそうにありません。
スギだけじゃない!さまざまな花粉症
花粉症の原因となる植物はスギだけではありません。代表的なものを以下にまとめました。
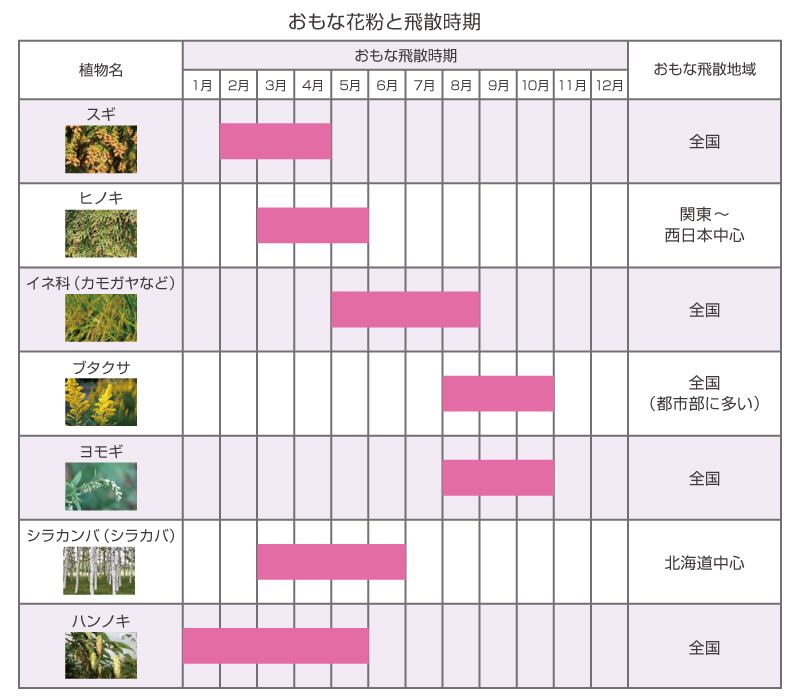
春の主役:スギ・ヒノキ花粉
日本の花粉症の代表格であるスギ花粉は、早い地域では1月下旬から飛散が始まります。ピークは地域により異なりますが、おおむね3月上旬から4月中旬にかけて最大となります。
スギ花粉の飛散がピークを過ぎる頃、今度はヒノキ花粉の飛散が本格化します。ヒノキは3月下旬から4月にかけてピークを迎えます。スギとヒノキは構造が似ているため、スギ花粉症の人はヒノキ花粉にも反応しやすく、2月から5月かけての長期間、症状に悩まされることになります。
また、公園や林道沿いに多く見かけるハンノキの花粉は、スギ花粉と飛散時期が重なるため見過ごされがちです。もしスギ花粉症の時期より前にアレルギー症状が出たら、それはハンノキ花粉症かもしれません。
初夏から秋にかけての花粉
5月から6月にかけては、イネ科植物(カモガヤなど)の花粉が飛散します。これらは牧草として栽培されているほか、道端や空き地にも自生しています。イネ科花粉症は、スギ・ヒノキ花粉症に次いで患者数が多く、全国的にみられます。
夏から秋にかけては、キク科のブタクサやヨモギの花粉が問題となります。これらの植物は背が低く、花粉の飛散距離も短いため、生育地の近くでのみ症状が出ることが特徴です。
地域特有の花粉症も
北海道ではスギ・ヒノキがほとんど生育していないかわりに、3月から6月にかけてシラカンバ(シラカバ)花粉が大量に飛散します。
ほかにも、都市部では、街路樹として植えられているプラタナスやケヤキの花粉も問題となることがあります。これらは飛散量こそ少ないものの、生活圏に近いところに生息しているため、局所的に高濃度の花粉にさらされる可能性があります。
花粉と食物アレルギーの意外な関係
最近になり、「花粉症の人が特定の食物を食べると、口の中がイガイガする」といった症状が知られるようになってきました。これは「花粉-食物アレルギー症候群(PFAS: Pollen-Food Allergy Syndrome)」と呼ばれる現象で、花粉と特定の食物に含まれるタンパク質の構造が似ているため、花粉症の人の免疫システムが食物のタンパク質を花粉と誤認識し、アレルギー反応を起こすというものです。
花粉と関連する食物の例5)
| 花粉の種類 | 関連する食べ物 |
|---|---|
| スギ・ヒノキ | トマト |
| イネ科 | トマト、メロン、オレンジ、キウイなど |
| ブタクサ | スイカ、メロン、キュウリ、バナナなど |
| ヨモギ | セロリ、にんじん、マンゴーなど |
| シラカンバ(シラカバ)・ハンノキ | リンゴ、モモ、サクランボ、キウイ、ジャガイモなど |

通常は、口の中に軽いかゆみが現れる程度で、多くは自然に収まりますが、まれに重篤なアレルギー反応(アナフィラキシー)を起こすこともあります。自己判断せず、アレルギー専門医の診断を受けることが大切です。気になる症状がある場合は、適切な検査により、どの食物に反応するかを調べることもできます。
ドロップスクリーン(アレルギー検査)についてはこちら花粉症の一般的な治療法
花粉症治療の基本:抗ヒスタミン薬
花粉が体内に入ると、肥満細胞からヒスタミンという物質が放出され、くしゃみや鼻水、かゆみなどの症状を引き起こします。抗ヒスタミン薬は、このヒスタミンのはたらきをブロックすることで症状を抑えます。
現在、主流となっているのは「第二世代抗ヒスタミン薬」と呼ばれるタイプで、第一世代に比べ眠気の副作用が少ないため、日常生活への影響を最小限に抑えながら治療を続けることができます。
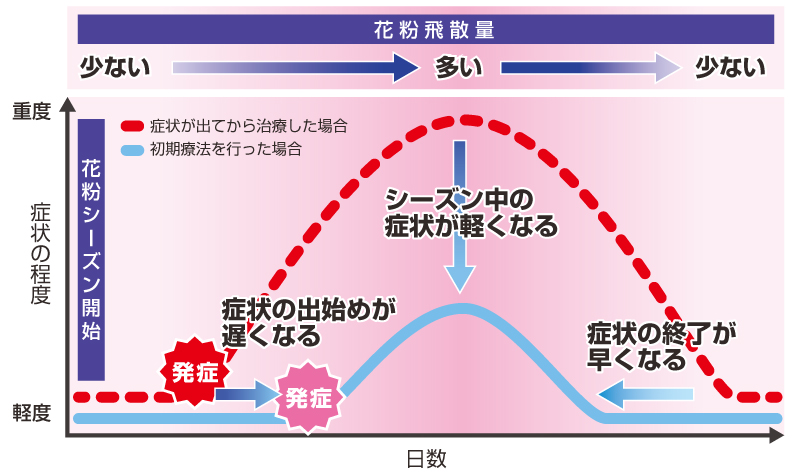
重要なのは、症状が出る前から服用を開始する初期療法です。花粉飛散開始の1~2週間前から抗ヒスタミン薬の服用を始めることで、症状の発現を遅らせ、ピーク時の症状の軽減が期待できます。
鼻の症状へのアプローチ:点鼻薬
鼻づまりが強い場合は、点鼻薬が効果的です。点鼻ステロイド薬は、鼻粘膜の炎症を直接抑えることで、鼻づまり、鼻水、くしゃみの症状に効果を示します。ステロイドでも全身への影響がほとんどないため、長期使用が可能です。
ほかに血管を収縮させる点鼻薬もあり、使用直後から鼻づまりが改善して即効性が期待できます。ただ、連用すると効果が減弱することがあるため、短期間の使用に止めることが重要です。
目の症状への対処:点眼薬
目のかゆみや充血には、抗アレルギー点眼薬が使用されます。抗ヒスタミン薬を含む点眼薬は即効性があり、使用後数分で症状が軽減します。症状が強い場合はステロイド点眼薬が処方されることもありますが、眼圧上昇などの副作用があるため、眼科医の管理下での使用が必要です。
ポイント👉
コンタクトレンズ使用者は、花粉症シーズンは1日使い捨てタイプに変更するか、眼鏡の使用を検討しましょう。
コンタクトレンズに花粉が付着すると、症状が悪化する可能性があります。
重症例への対応:内服ステロイド薬・生物学的製剤
抗ヒスタミン薬や点鼻薬で十分な効果が得られない場合は、短期間の内服ステロイド薬が使用されることがあります。強力な抗炎症作用ですみやかに症状を改善しますが、副作用のリスクがあるため、医師の指示に従い慎重に使用する必要があります。
また近年、重症の花粉症に対して、生物学的製剤の一種であるIgE抗体薬が使用可能となっています。これは、アレルギー反応の根本となるIgE抗体の働きを抑える注射薬で、既存の治療で効果不十分な重症例に対し、花粉飛散シーズン中に月1回程度投与されます。高額な治療ですが、人によっては劇的な症状改善が期待できる場合があります。
花粉症の根治をめざす画期的な治療法
根本的な改善をめざす:舌下免疫療法とは
アレルギーの原因となる物質(花粉などのアレルゲン)を少量ずつ体内に取り入れることで、徐々に体を慣らしていく治療法です。
この治療法の最大の特徴は、症状を一時的に抑えるのではなく、アレルギー体質そのものを改善する可能性があることです。治療を継続することで8割前後の患者さんで症状の改善が認められ、数々の報告からその有効性・安全性が確認されています6)。
治療の実際
舌下免疫療法は、アレルゲンを含んだ錠剤を舌の下に置き1~2分保持した後、飲み込むという簡便な方法で行います。最初の1週間は少ない量から開始し、2週目から増量していきます。
毎日欠かさず服用する必要があり、根気と継続力が求められますが、適切に治療を行った場合、治療開始から1年程度で症状改善がみられ、3年以上継続すると、治療中止後も有効性が持続することが期待されています6)。
ポイント👉
重篤なアレルギー反応(アナフィラキシー)が起こる可能性がゼロではないため、初回投与は必ず医療機関で行います。
投与後、30分間は院内で経過観察を行います。
治療開始に適した時期
スギ花粉症に対する舌下免疫療法は、スギ花粉の飛散時期を避けて開始するのが一般的です。これは、飛散時期に治療を開始するとアレルギー反応が強く出てしまう可能性があるためです。スギ・ヒノキ花粉の飛散が終了する6月頃は、治療開始には理想的なタイミングと言えるでしょう。
また、遅くとも12月上旬までには治療を開始することが重要です。これは、翌年の花粉飛散シーズンにある程度の治療効果を実感するには、最低でも2~3カ月の治療期間が必要なためです。年が明け、「そろそろ花粉が気になる…」と開始してもその年の花粉シーズンには効果が期待できないため、「はじめどき」を意識しておくことが重要です。
治療の対象となる人
舌下免疫療法の適応年齢は5歳以上で、重症の気管支喘息がある人、免疫抑制剤を使用している人、妊娠中の人などは治療を受けることができません。また、多種類の花粉にアレルギーがある人では、効果が限定的になる可能性があります。
日常生活でできる対策とセルフケア
花粉症対策においては、花粉との接触を最小限にすることも重要となります。外出時の対策として、以下の点が重要となります。
外出時の対策
| 対策の種類 | 効果 |
|---|---|
| マスクの着用 | もっとも基本的な対策です。 一般的な不織布マスクでも、正しく装着すれば花粉症の侵入を大幅にカットできます。 すき間ができないよう、鼻の部分をしっかりフィットさせることがポイント。 |
| 眼鏡の着用 | 通常の眼鏡でも目に入る花粉を減少させることができますが、花粉症用のゴーグルタイプはより効果的です。 コンタクトレンズ使用者は、花粉症シーズン中は眼鏡に切り替えるのがおすすめです。 |

室内環境の整備
| 対策の種類 | 効果 |
|---|---|
| 帰宅時の対策 | 玄関に入る前に、上着や髪をよく払って花粉を落とします。 帰宅後はすぐに手洗い、うがい、洗顔を行いましょう。 |
| 洗濯物の扱い | 花粉飛散時期は室内干しがおすすめですが、 外干しする場合は飛散量の少ない早朝や夜間を選び、取り込む際は十分に払ってから室内に入れます。 |
| 室内の掃除 | 花粉を舞い上げないよう、できれば拭き掃除から始めます。 掃除機は排気がクリーンなタイプを選び、ゆっくり動かします。 カーテンやソファーなど花粉が付着しやすい布製品は、こまめに掃除機をかけるか、洗濯可能なものは頻繁に洗濯します。 |
| 空気清浄機の活用 | 空気中のごく小さな粒子を捕らえる高性能なエアフィルター搭載の機種であれば、花粉をほぼ除去することができます。 寝室には必ず設置し、できれば玄関にも置くと屋内への花粉の侵入を防ぐことが期待できます。 |
生活習慣の改善
食生活の見直しも花粉症対策になります。乳酸菌を含むヨーグルトや発酵食品は、腸内環境を整えることで免疫バランスの改善に役立ちます。また、青魚に含まれるEPAやDHAには抗炎症作用があり、アレルギー症状の軽減が期待できます。
十分な睡眠も重要です。睡眠不足は免疫力を低下させ、アレルギー症状を悪化させる可能性があるため、就寝前のスマートフォンの使用を控え、寝室の温度と湿度と適切に保って質の良い睡眠を確保しましょう。
適度な運動も推奨されますが、花粉飛散期の屋外運動は注意が必要です。早朝や夜間、雨上がりなど、花粉飛散量が少ない時間帯を選ぶか、室内での運動への切り替えを検討します。
こまめな情報収集と記録を
最近は、テレビやネットで花粉症や花粉飛散情報に関する情報が発信されています。これらの情報を日々チェックし、飛散量に応じて対策のレベルを調整することが重要です。
また、症状日記をつけることもおすすめです、日々の症状の程度、使用した薬、天候、行動などを記録することで、自分の症状パターンが見えてきます。この情報は、医師への相談時にも役立ち、より適切な治療方針の決定につながるでしょう。
花粉症と上手につきあうために
花粉症は、適切な知識と対策により、症状を大幅に軽減することが可能です。一般的な薬物治療による症状コントロールから、舌下免疫療法による根本的な体質改善まで、治療の選択肢は広がっています。
とくに舌下免疫療法は、長期的な視点で花粉症からの解放をめざせる画期的な治療法です。毎日の服薬という負担はありますが、将来的に薬に頼らない生活を送れる可能性があることは、大きな希望となるでしょう。
花粉症は厄介な病気ですが、自分に合った治療法を見つけることで、快適な生活を取り戻すことができます。つらい症状に悩んでいる方は、早めに当クリニックを受診し、花粉シーズンに向けた対策をご相談ください。
1)松原篤ほか. 日耳鼻.2020;123:485-490
4)岸川禮子ほか.日本花粉学会会誌.2020;65(2):55-66
5)近藤康人. 口咽科.2019;32(2):103-107
6)日本耳鼻咽喉科免疫アレルギー感染症学会/鼻アレルギー診療ガイドライン作成委員会編. 鼻アレルギー診療ガイドライン2024年版(改訂第10版).金原出版株式会社、2024年
